Kehlkopfkrebs
| Klassifikation nach ICD-10 | |
|---|---|
| C32 | Bösartige Neubildung des Larynx |
| C32.0 | Glottis
|
| C32.1 | Supraglottis (oberhalb des Stimmapparates)
Nicht zur Kehlkopfregion gehören:
|
| C32.2 | Subglottis (unterhalb des Stimmapparates) |
| C32.3 | Larynxknorpel |
| C32.8 | Larynx, mehrere Teilbereiche überlappend |
| C32.9 | Larynx, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
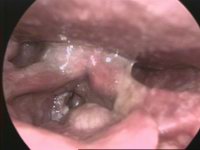
Kehlkopfkrebs (Synonyme Larynxkarzinom, Larynxtumor, Kehlkopftumor) ist eine Krebserkrankung des Kehlkopfs. Er gehört zu den häufigsten bösartigen (malignen) Tumoren im Halsbereich. Meist ist er ein Plattenepithelkarzinom.
Häufigkeit Bearbeiten
Kehlkopfkrebs betrifft vorwiegend Männer zwischen dem 50. und 70. Lebensjahr. Männer sind 5-mal häufiger betroffen als Frauen. Statistisch betrachtet erkranken in der Bundesrepublik Deutschland jährlich etwa 3600 Männer und 500 Frauen.[1] Der Anteil der Raucherinnen ist mittlerweile stark angestiegen. Es ist damit die dritthäufigste Krebsart im Kopf-Hals-Bereich. Mehr als die Hälfte der Tumoren im Kopf-Hals-Bereich sind zum Zeitpunkt der Erstdiagnose bereits lokal fortgeschritten und benötigen laut der DGHNO-KHC interdisziplinär abgestimmte komplexe Therapieverfahren. Insgesamt gehört der Kehlkopfkrebs, bezogen auf die Mortalität (Sterblichkeit), zu den selteneren Krebserkrankungen: 1,5 % der männlichen Krebstoten und weniger als 1 % der weiblichen Krebstoten hatten Kehlkopfkrebs.[2]
Formen und Symptome Bearbeiten
Cavitas nasi: Nasenhöhle
Cavis orum: Mundhöhle
Glottis: Kehlkopf
Plica vocalis: Stimmlippe
Trachea: Luftröhre
Oesophagus: Speiseröhre
Bei 90 % der Kehlkopfkarzinomen handelt es sich um sogenannte Plattenepithelkarzinome.[3] Nach der Lokalisation unterscheidet man verschiedene Formen:
- Glottiskarzinom (Stimmbandkarzinom)
- Tumor im Bereich der Stimmlippen und der Kehlkopfhinterwand. Häufigstes Symptom ist anhaltende Heiserkeit und eventuelle Atemnot (medizinisch Dyspnoe).
- Supraglottisches Larynxkarzinom
- Tumor im Bereich des Kehldeckels (medizinisch Epiglottis) und der Tasche in der Nähe der Stimmbänder (medizinisch Morgagni-Ventrikel); Symptome sind ebenfalls Heiserkeit, eine raue Stimme und ein Druckgefühl im Hals. Eventuelle Streuung von Krebszellen (medizinisch Metastase) in die umliegenden Lymphknoten. Die medizinische Prognose ist hierbei aufgrund früher Metastasierung und späterer Symptomatik schlechter als beim Glottiskarzinom.
- Subglottisches Larynxkarzinom
- Tumor unterhalb der Stimmlippen. Sehr seltene Form.
- Transglottisches Larynxkarzinom
- Tumor, der sich über den gesamten Kehlkopf ausbreitet.
Als Glottis (lateinisch eigentl. glottis vocalis) bezeichnet man den gesamten menschlichen Stimmapparat bestehend aus Stimmbändern und Stimmritze. 2/3 sind Glottiskarzinome, 1/3 sind supraglottische Karzinome, selten sub- und transglottische Karzinome.
Ursachen und Risikofaktoren Bearbeiten
Kehlkopfkrebs entwickelt sich meist aufgrund einer Vorschädigung des Kehlkopfes, einer sogenannten Präkanzerose. Als Präkanzerosen gelten Dysplasien, Leukoplakien sowie das Carcinoma in situ.
Als häufigste Ursachen werden das Tabakrauchen und der Alkoholmissbrauch (Alkoholabusus) angegeben.
Weitere Ursachen können Viren und Umweltgifte wie Asbest sein.
Es wird vermutet, dass auch Infektionen mit HP-Viren durch Oralverkehr ein Auslöser von Präkanzerosen sein können. Erbliche Veranlagung kann die Erkrankung begünstigen.
Behandlung Bearbeiten
Diagnose Bearbeiten
- Diagnoseverfahren
Die Diagnose erfolgt durch Abtasten, eine Kehlkopfspiegelung (Laryngoskopie), eine Gewebeuntersuchung (Biopsie), ansonsten durch Computertomografie, Kernspintomographie und Ultraschalluntersuchungen. Das Ergebnis wird nach TNM-Klassifikation[4] klassifiziert und in der Tumorkonferenz besprochen, um unter Berücksichtigung der Anamnese und des aktuellen körperlichen und psychischen Zustands des Patienten die geeignete Therapie zu finden.[5]
- Synchrone Tumoren
Bei etwa 10 Prozent der Patienten treten synchrone Tumoren (mehrere gleichzeitig vorliegende Tumoren) auf.[6]
- Differentialdiagnosen
Differentialdiagnosen sind Kehlkopf-TBC,[7] Kehlkopf-Syphilis,[8] Kehlkopf-Lähmung oder gutartige Tumoren[9] des Kehlkopfs.[10]
Therapie Bearbeiten
Je nach Lage und Größe des Tumors kommt die Behandlung mittels Operation, Strahlentherapie – die begleitende Maßnahmen wie das Anlegen einer PEG (Magenzugang durch die Bauchdecke) und eventuell eines Tracheostoma (Luftröhrenschnitt) erfordert –,[11] Chemotherapie, die das Anlegen eines Ports erfordert, und auch eine Kombitherapie[12] in Frage.
Operation Bearbeiten
Die Wahl der Operationsmethode erfolgt in Abhängigkeit vom Ausmaß des Tumors und den zur Verfügung stehenden Methoden.
- Laserchirurgische Operation
Die laserchirurgische Operation erfolgt mikroinvasiv. Der Tumor wird dabei herausgeschnitten.[13]
Rechts Finger,
Unten Halter
- Konventionelle chirurgische Operation
Eine Operation des Kehlkopfes, wobei die chirurgische Entfernung von Kehlkopfteilen oder des ganzen Kehlkopfes notwendig sein kann, ist eine andere Methode. Die Entfernung des gesamten Kehlkopfes (Laryngektomie) hat für den Patienten erhebliche Konsequenzen: Neben dem Verlust der Stimme treten durch die Trennung von Luft- und Speiseweg Verkrustungen der Nasenschleimhaut auf, so dass es zu Geruchsstörungen kommt. Es gibt einige Stimmersatzverfahren. So kann durch Training mithilfe eines Logopäden eine Speiseröhrenersatzsprache erlernt werden und es gibt elektronische Sprechhilfen (Stimmprothesen). Die Neck-Dissection, bei fortgeschrittener Erkrankung eine ausgedehnte Operation inklusive Ausräumen der Lymphknoten und der umgebenden Weichteile, ist meist die Methode der Wahl, da häufig Metastasen in den Lymphknoten des Halsbereichs auftreten. Durch eine PET/CT-Untersuchung, die verborgene Krebsherde im Körper aufspüren kann, kann Patienten die Neck-Dissection teilweise erspart werden.[14]
- Künstlicher Kehlkopf
Die Implantation eines künstlichen Kehlkopfs ist im experimentellen Stadium.[15] Versuche dazu gab es schon 1869 (Czermak).[16] Der Ersatz der Stimmbänder durch Tissue Engineering wird erforscht.[17][18]
Strahlentherapie Bearbeiten
In der Strahlentherapie werden Röntgenstrahlen[19] verwendet, Die Verwendung der Schwerionentherapie wird untersucht.[20]
Die Strahlentherapie des Kehlkopfkrebses erfordert als Vorbereitung das Anlegen eines Tracheostomas, einer PEG und eines Zahnschutzes[21] sowie eine Zahnsanierung.[22] Für die Bestrahlung wird eine individuelle Maske angefertigt, die der Fixierung des zu bestrahlenden Bereiches während der Bestrahlung dient.[23] Die Bestrahlung erfolgt nach den Ergebnissen einer Planungs-CT. Bei der Strahlentherapie ist die Gefahr von späteren Sekundärtumoren zu bedenken.[24]
Kombitherapie Bearbeiten
Wenn die Strahlentherapie mit einer Chemotherapie kombiniert wird, ist auch ein Port erforderlich.
Die Kombitherapie des Kehlkopfkrebses erfolgt in der Regel schrittweise. Es wird zuerst geprüft, ob der Tumor auf die Chemotherapie anspricht.[25] Danach wird stationär eine Chemotherapie und Strahlentherapie über eine Woche, eine vierwöchige Strahlentherapie und abschließend erneut stationär eine Chemotherapie und Strahlentherapie über eine Woche durchgeführt.
Chemotherapie Bearbeiten
Eine Chemotherapie wird bei Fernmetastasen gewählt.
Eine Antikörpertherapie ist ähnlich einer Chemotherapie (allerdings mit anderen Nebenwirkungen) in Kombination mit einer Strahlentherapie und bei Rezidiven[26][27]
Palliative Behandlung Bearbeiten
Als palliative Behandlung bei Kehlkopfkrebs wird meist eine Chemotherapie eingesetzt.[28]
Prognose Bearbeiten
Das Saarländische Krebsregister gibt für Männer eine Fünfjahresüberlebensrate von 65,4 % an (d. h. nach fünf Jahren sind 34,6 % der Patienten verstorben). Bei Frauen beträgt die Fünfjahresüberlebensrate 75,8 %. Die Prognose ist abhängig von der Lokalisation und dem Stadium des Kehlkopfkrebses sowie der Verursachung.[29] Für eine Kombitherapie werden abweichende Zahlen angegeben.[30][31]
Nachwirkungen Bearbeiten
Die Nachwirkungen sind von der angewendeten Therapieform und dem jeweiligen Patienten abhängig.
- Operative Therapie
Häufig wird eine Sprachtherapie – insbesondere nach Laryngektomie – erforderlich.[32]
- Chemotherapie
Die Nachwirkungen einer Chemotherapie sind von der Wahl des Chemotherapeutikums und dessen Nebenwirkungen abhängig.[33]
- Strahlentherapie
Die Nachwirkungen einer Strahlentherapie sind Spätreaktionen wie Narbenbildung im Bindegewebe, Verfärbungen der Haut, Verhärtungen im Unterhautfettgewebe, Mundtrockenheit, Geschmacksverlust, Knochen- und Zahnschäden.[34]
- Psyche
Bei Patienten wird nach Kehlkopfteilresektion – neben den unmittelbaren Folgen – eine Angst vor einem Rezidiv, eine Progredienzangst gefunden.[35]
Insbesondere nach einer Larynxektomie entstehen durch die Beeinträchtigung der Möglichkeiten zur sozialen Kommunikation Belastungen.[36]
Nachsorge Bearbeiten
Wie bei allen Tumorerkrankungen ist eine Nachsorge erforderlich.[37] Hierbei wird der Patient in den ersten zwei Jahren im Abstand von einem bis drei Monaten, im dritten und vierten Jahr halbjährlich und danach jährlich untersucht und die begleitenden Maßnahmen beendet, wobei Nebenwirkungen der Bestrahlung, wie Wundheilungsstörungen, zu beachten sind.[38]
Es haben sich Selbsthilfegruppen für Menschen gebildet, deren Kehlkopf ganz oder teilweise entfernt wurde oder die aufgrund einer Rachen- bzw. Kehlkopfkrebs-Erkrankung behandelt wurden. Diese betreuen auch Angehörige.[39]
Siehe auch Bearbeiten
Literatur Bearbeiten
- Adel K. El-Naggar, John K. C. Chan, Jennifer R. Grandis (Hrsg.): WHO Classification of Head and Neck Tumours (World Health Organization Classification of Tumours). 4. Auflage. WHO, 2017, ISBN 978-92-832-2438-9 (englisch).
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (Hrsg.): S3-Leitlinie Diagnostik, Therapie und Nachsorge des Larynxkarzinoms. Januar 2019 (awmf.org [PDF; abgerufen am 4. August 2019]).
Weblinks Bearbeiten
Videos
- Doctor’s Message is Still Heard Despite Losing Vocal Cords To Throat Cancer auf YouTube in Englisch
- Radiation Treatment – Head and Throat Cancer auf YouTube in Englisch
- Michael Douglas Speaks About His Battle With Cancer at the 2014 AHNS and IFHNOS Meeting auf YouTube in Englisch
Andere Weblinks
- Broschüre zu Rachen- und Kehlkopfkrebs. (PDF) Stiftung Deutsche Krebshilfe, abgerufen am 8. März 2019.
- Fedor Singer: Gesundheitsratgeber zum Thema Kehlkopfkrebs: Was ist Kehlkopfkrebs? GFMK, abgerufen am 8. März 2019.
- Bösartige Erkrankungen des Kopf-Hals-Bereiches. Universitätsklinikum Heidelberg, abgerufen am 3. November 2020.
Einzelnachweise Bearbeiten
- ↑ Blaue Ratgeber (PDF) Deutsche Krebshilfe.
- ↑ Was ist Kehlkopfkrebs und wodurch entsteht er? Techniker Krankenkasse, abgerufen am 8. März 2019.
- ↑ Kehlkopfkrebs ( des vom 22. Mai 2015 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis., Universitätsklinikum Marburg.
- ↑ Jana-Teresa Stratmann: Untersuchung zur Expression zellulärer Marker beim metastasierenden Kopf-Hals-Karzinom im Primärtumor und in den Metastasen. Hrsg.: Universität Würzburg. Würzburg 28. Februar 2013 (uni-wuerzburg.de [PDF]).
- ↑ C. Wittekindt, S. Wagner, S. Mayer, J. P. Klußmann: Grundlagen der Tumorentstehung und die Bedeutung Humaner Papillomaviren (HPV) bei Kopf-Hals-Karzinomen. In: Laryngo-Rhino-Otologie. Thieme, 2012, S. 1–26, doi:10.1055/s-0031-1297241 (thieme-connect.de [PDF]).
- ↑ Springer (Hrsg.): Die Onkologie. Berlin, Heidelberg, ISBN 978-3-540-79724-1, Tumoren im Kopf- und Halsbereich, S. 1300–1334, doi:10.1007/978-3-540-79725-8_64.
- ↑ Madiha Mahfoudhi, Khaled Khamassi, Sami Turki, Adel Kheder: Difficulté diagnostique d’une tuberculose laryngée isolée chez une femme diabétique., 9. Juni 2015, PMC 4546710 (freier Volltext), doi:10.11604/pamj.2015.21.106.6361 (französisch)
- ↑ V. E. Negus: Differential Diagnosis of intrinsic Carcinoma of the Larynx. doi:10.1001/archotol.1939.00650050243002 (englisch, jamanetwork.com).
- ↑ Kehlkopfkrebs – Ursachen, Symptome und Diagnose zum Kehlkopfkrebs bzw. bosartigen Kehlkopftumor. WakeUp Media, abgerufen am 19. April 2019.
- ↑ Geschlechtskrankheiten: „Oralverkehr ist tatsächlich ein ganz wesentlicher Faktor für Kehlkopfkrebs“ - WELT. 8. Dezember 2023, abgerufen am 11. Dezember 2023.
- ↑ Malignome im Kopf-Hals-Bereich. Universität Erlangen-Nürnberg, abgerufen am 9. April 2019.
- ↑ Bestrahlung und Chemotherapie sind bei Kehlkopfkrebs sichere Alternative zur Operation. Bild der Wissenschaft, 13. August 2002, abgerufen am 8. März 2019.
- ↑ Neue Ansätze der Therapie von Kehlkopfkrebs in Leipzig. Abgerufen am 16. April 2019.
- ↑ Petra Busch: Erstmal nachschauen: Bei Kopf-Hals-Tumoren lässt sich eine Neck-Dissection oftmals durch eine PET/CT vermeiden. 2. Juni 2016, abgerufen am 30. März 2019.
- ↑ Erste Implantation eines künstlichen Kehlkopfs. Abgerufen am 16. April 2019.
- ↑ Prothetische Stimmrehabilitation nach totaler Kehlkopfentfernung – eine historische Abhandlung seit Billroth (1873). Abgerufen am 16. April 2019.
- ↑ Mike Orcutt: Die Stimmbandtransplantate kommen. Heise online, 30. Dezember 2015, abgerufen am 16. Juni 2019.
- ↑ UW Researchers bioengineer vocal cord tissue that transmits soound. University of Wisconsin–Madison, abgerufen am 16. Juni 2019 (englisch).
- ↑ Deutsche Krebshilfe (Hrsg.): Rachen- und Kehl- kopfkrebs. S. 21 (dkfz.de [PDF]).
- ↑ Protonentherapie und Schwerionentherapie – hochpräzise Behandlung gegen Krebs. Abgerufen am 9. Mai 2019.
- ↑ Venkatesh S. Anehosur, 1. Pallavi Karadiguddi, Vajendra K Joshi, Basavraj C. Lakkundi, R. Ghosh, Gopalkrishnan Krishnan: Elective Tracheostomy in Head and Neck Surgery: Our Experience. In: Clinical Diagnostic Research. 11. Mai 2017, doi:10.7860/JCDR/2017/24117.9854, PMC 5483806 (freier Volltext).
- ↑ Konsultationsfassung S3-Leitlinie Diagnostik, Therapie und Nachsorge des Larynxkarzinoms Langversion 0.1 (Konsultationsfassung). (PDF) Juni 2018, abgerufen am 13. April 2019.
- ↑ Radiation Treatment – Head and Throat Cancer. Abgerufen am 13. April 2019 (englisch).
- ↑ Bradley A. Schiff: Kehlkopfkrebs. Abgerufen am 16. April 2019.
- ↑ Kehlkopftumoren – Alternativen zur Operation. Abgerufen am 16. April 2018.
- ↑ Kehlkopfkrebs. Abgerufen am 16. April 2019.
- ↑ hemotherapie, Antikörpertherapie, Molekulare- und Multimodale Tumortherapie. Asklepios Klinik Barmbek, abgerufen am 19. September 2021.
- ↑ Bundesverband der Kehlkopfoperierten (Hrsg.): Kehlkopfkrebs. 5. Auflage. 2013, S. 29 (kehlkopfoperiert-bv.de [PDF]).
- ↑ Krebs im Rachen und Kehlkopf. In: Deutsche Krebshilfe (Hrsg.): Blaue Ratgeber. (krebshilfe.de [PDF]): „die Prognose bei HPV-Beteiligung oft besser ist als ohne HPV“
- ↑ Bestrahlung und Chemotherapie sind bei Kehlkopfkrebs sichere Alternative zur Operation. Wissenschaft.de, abgerufen am 29. März 2019.
- ↑ Susanne Heinzl: Larynxkarzinom: Bei wem kann die Stimme erhalten werden? Neuer Score verbessert personalisierte Therapie. Medscape, 14. Februar 2017, abgerufen am 29. März 2019.
- ↑ Peter Dicks, Ulla Manter: Laryngektomie. Abgerufen am 11. Mai 2019.
- ↑ Nebenwirkungen einer Chemotherapie. Deutsche Krebsgesellschaft, 10. Mai 2019, abgerufen am 11. Mai 2019.
- ↑ Risiken und Nebenwirkungen. Städtisches Klinikum Lüneburg, abgerufen am 11. Mai 2019.
- ↑ Maurus Johannes Asen: Progredienzangst nach Kehlkopfteilresektion. Universität Leipzig, 15. August 2017, abgerufen am 29. März 2019.
- ↑ Das Leben nach totaler Laryngektomie. (PDF) Atos medical, abgerufen am 11. Mai 2019.
- ↑ Leitlinie Larynxkarzinom. 2019, abgerufen am 30. März 2019.
- ↑ Norbert Schwenzer (Hrsg.): Spezielle Chirurgie. Thieme, 2002, ISBN 978-3-13-593503-4, S. 118.
- ↑ Bundesverband der Kehlkopfoperierten. Abgerufen am 30. März 2019.