Botulismus
| Klassifikation nach ICD-10 | |
|---|---|
| A05.1 | Botulismus – Klassische Lebensmittelvergiftung durch Clostridium botulinum |
| ICD-10 online (WHO-Version 2019) | |
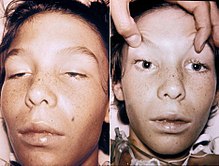
Botulismus (von lateinisch botulus ‚Wurst‘), auch Fleischvergiftung, Wurstvergiftung oder Allantiasis (von altgriechisch ἀλλᾶς ‚Wurst‘) genannt, ist eine lebensbedrohliche Vergiftung, die von Botulinumtoxin (auch Botulismus-Toxin) verursacht wird. Dieser Giftstoff wird vom Bakterium Clostridium botulinum produziert, das 1896 in Schinkenresten durch den Bakteriologen Emile van Ermengem als Verursacher nachgewiesen wurde. Meist wird die durch Lähmungen der Augenmuskeln und bulbären Zentren (vgl. Bulbärhirnsyndrom) charakterisierte Vergiftung durch verdorbenes Fleisch (auch Fisch und Wurst) oder nicht fachgerecht eingekochtes Gemüse hervorgerufen. In der Lebensmittelherstellung wird das Wachstum des Bakteriums durch Pökeln oder Hitzesterilisation verhindert.
Man unterscheidet zwischen der Erkrankung beim Menschen und beim Rind. Die Inkubationszeit (Ausbruchszeit nach der Infektion) beträgt beim Menschen in der Regel 12 bis 36 Stunden, kann aber auch kürzer oder länger sein, d. h. zwischen zwei Stunden und 14 Tagen liegen.[1]
Erreger
Bearbeiten| Typ | Betroffene Spezies/ Gruppe |
Verbreitung | Toxisch f. Menschen |
|---|---|---|---|
| A | Mensch Küken |
USA | ja |
| B | Mensch „Kinder-Botulismus“ Pferde, Rinder |
Europa | ja |
| C1 | Wasservögel | weltweit | nein |
| C2 | Rinder, Pferde, Nerze | weltweit | nein |
| D | Rinder, Geflügel | weltweit | nein |
| E | Mensch | weltweit | ja |
| F | Mensch | weltweit | ja |
| G | Vergiftungsfälle bisher unbekannt von Clostridium argentinense |
– | nein |
Clostridium botulinum bzw. seine Sporen sind in der Umwelt weit verbreitet und äußerst widerstandsfähig gegen Hitze, Frost und Austrocknen. Im Boden können sie sehr lange überdauern. Unter anaeroben Bedingungen keimen sie aus und setzen das Gift Botulinumtoxin frei, eines der gefährlichsten Gifte. Streng genommen ist Botulinumtoxin eine Sammelbezeichnung, denn es werden klassischerweise sieben Botulinumneurotoxine unterschieden (A, B, C, D, E, F und G), die teilweise wirtsspezifisch und unterschiedlich stark giftig sind.[2][3] Der ferner beschriebene Typ C2 ist ein zwar toxisches, aber nicht neurotoxisch wirksames Protein. Rinder werden vor allem von den Typen C und D betroffen, seltener vom Typ B, der bevorzugt in pflanzlichem Material (fehlgegorenen Silagen) vorkommt.[4] Für den Menschen toxisch sind die Typen A, B, E und F.[2][3]
Clostridium botulinum wächst wie alle Clostridien nur anaerob, d. h. unter Luftabschluss. Es vermehrt sich rasch in Tierkadavern, selten auch in eiweißhaltigem Pflanzenmaterial (z. B. mit Erde kontaminierte Hülsenfrüchte in ungenügend erhitzten Konserven). Gelangen Tierkadaver z. B. in Heu oder Silage, werden die Futtermittel mit Botulinumtoxinen kontaminiert.
Meldepflicht
BearbeitenMeldepflichtig sind Botulismus und teilweise schon der Verdacht auf Botulismus beim Menschen im D-A-CH-Raum (in Deutschland[5] nach § 6 des Infektionsschutzgesetzes, in Österreich als bakterielle Lebensmittelvergiftung nach § 1 Abs. 1 Epidemiegesetz 1950 und in der Schweiz nach Anhang 1, Nr. 5 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen sowie in Australien,[6] Belgien und Frankreich, Hongkong,[7] Malaysia, dem Vereinigten Königreich[8] und den USA).[9] Botulismus beim Tier ist hingegen bisher nicht meldepflichtig.[10]
Krankheit beim Menschen
BearbeitenUrsache
BearbeitenBotulismus ist beim Erwachsenen in der Regel eine reine Vergiftung und deshalb nicht ansteckend. Ursache ist üblicherweise der Verzehr verdorbener Lebensmittel, meist aus Konserven (Einweckglas oder Konservendose), in denen sich das anaerobe Botulinumbakterium vermehrt und Botulinumtoxin produziert hat. Konservendosen sind dann in den meisten Fällen aufgebläht. (Das Aufblähen wird jedoch durch andere Vorgänge, die häufig gleichzeitig stattfinden, hervorgerufen. Die Botulinumbakterien verursachen keine Aufblähung.[11]) Bekannt sind auch Fälle, in denen vor allem Säuglinge mit Honig Sporen des Botulinumbakteriums aufgenommen haben, die erst im Darm aktiviert wurden, sich dort vermehrten und dadurch zu einer Vergiftung führten. Die orale Aufnahme der in der Natur z. B. in Honig vorkommenden Bakteriensporen führt nur äußerst selten bei empfindlichen Menschen und Säuglingen zu einer Infektion mit anschließenden Vergiftungssymptomen.[12]
Symptome
BearbeitenErstmals genau beschrieben wurde die Krankheit von dem Dichter und Weinsberger Amtsarzt Justinus Kerner 1820.[13] Die Giftwirkung beruht auf der Blockade der Signalübertragung zwischen Nerven und Muskeln. Die Ausschüttung von Acetylcholin wird gehemmt. Zuerst sind meist die Augenmuskeln betroffen, der Patient sieht verschwommen und/oder doppelt, die Augen fallen immer wieder zu und die Pupillen sind geweitet. Im weiteren Krankheitsverlauf sind Lippen-, Zungen-, Gaumen- und Kehlkopfmuskel betroffen, es kommt zu starker Mundtrockenheit (dadurch Durst), Sprech- und Schluckstörungen. Die betroffene Person hat hierbei typischerweise kein Fieber. In schweren Fällen breitet sich die Lähmung vom Kopf absteigend auf die Muskulatur der inneren Organe aus, es kommt zu Erbrechen, Durchfall, später Verstopfung und Bauchkrämpfen, schließlich durch Lähmung der Herz- und Atemmuskulatur zum Tod durch Ersticken oder Herzstillstand.
Aufgrund der Seltenheit der Erkrankung und der Vielzahl scheinbar zusammenhangloser Symptome gibt es häufig Probleme bei der Differentialdiagnose.[14]
Behandlung
BearbeitenDie Behandlung zielt auf die Entfernung des noch nicht resorbierten Giftes aus dem Verdauungstrakt, die Linderung der Symptome sowie – durch Gabe von Gegengiften – die Inaktivierung des frei im Blut zirkulierenden Botulinumtoxins der Typen A, B, E und F. Je nach Toxin stehen ein trivalentes (Typen A, B, E) sowie ein polyvalentes Antiserum (Typen A–G) zur Verfügung, die beide aus Pferden gewonnen werden.[3] Die Einführung des Gegengiftes reduzierte die Sterblichkeit bei Botulismus von über 90 Prozent auf 10 bis 15 Prozent. Die Lähmungserscheinungen der Muskulatur verschwinden sehr langsam, oft erst nach Monaten. Die Serotypen A–G können in den USA mit dem Heptavalent Botulism Antitoxin behandelt werden.
Viszeraler Botulismus
BearbeitenIm Gegensatz zur Vergiftung steht der viszerale Botulismus, der als „Säuglingsbotulismus“ oder „infantiler Botulismus“ bei Säuglingen[15] und als „adulter infektiöser Botulismus“ bei Erwachsenen mit seltener Prädisposition als Infektion vorkommt.[16] Sie tritt vorwiegend bei Säuglingen auf und ist in den USA mit 1442 Fällen von 1976 bis 1996 relativ häufig.[17] Bei Säuglingen werden dabei allgegenwärtig vorhandene Sporen über die Nahrung aufgenommen und aufgrund fehlender Magensäure nicht unschädlich gemacht. Die Sporen keimen und bilden im Dünndarm Botulinumtoxine. Dabei treten die oben beschriebenen Vergiftungserscheinungen auf.
Sporen einiger Bakterien können von Bienen aufgenommen werden und im Honig überleben. Bei einer Studie in Deutschland wurden Säuglingsnahrung und Honig aus Deutschland und Vietnam untersucht. „Acht (davon 6 Säuglingsnahrungs- und 2 Honigproben) von 46 in Deutschland gekauften Proben enthielten C.-botulinum-Sporen. Alle Säuglingsmilchpulverproben waren negativ, während 4 der 9 Getreidenahrungsproben, eine von 8 Kartoffelpüree- und eine von 7 Gemüsenahrungsproben positiv für Typ B waren.“[18] (Siehe dazu auch den Artikel Honig)
Fälle
Bearbeiten2007 wurden von 26 EU-Mitgliedsstaaten zusammen mit Island und Norwegen insgesamt 171 Fälle von Botulismus beim Menschen gemeldet, von denen 129 bestätigt werden konnten. Dies war ein geringer Anstieg im Vergleich zu 109 bestätigten Vergiftungen aus 2006. Die meisten Fälle traten in Rumänien (31), Polen (24), Italien (16), UK (14), Portugal (10), Frankreich (10) und Deutschland (9) auf.[19] In Deutschland wurden 2009 sieben Fälle, im Jahr 2010 noch vier Fälle gemeldet.[20] 2017 wurden drei Botulismus-Erkrankungen übermittelt, 2018 kam es zu neun Fällen und 2019 zu sieben Erkrankungen.[21] 2021 wurden sechs Fälle gemeldet, 2022 lediglich einer. Im Juni 2024 kam es zu einem Ausbruch von Botulismus in Russland mit 139 Fällen.[22]
Vorbeugung
BearbeitenDas Bundesinstitut für Risikobewertung empfiehlt grundsätzlich, bei selbst eingekochtem Gemüse oder Fleisch nach ein bis zwei Tagen Lagerung bei Zimmertemperatur eine erneute Erhitzung auf 100 Grad Kerntemperatur, da auf diese Weise die mittlerweile aus Sporen ausgekeimten Bakterien und die von ihnen gebildeten Toxine unschädlich gemacht werden (Tyndallisation).[23] Vorbeugend können Lebensmittel auch durch Säuern (pH < 4,5), Salzen, Pökeln, Sterilisieren bei mindestens 121 °C sowie Lagern bei Temperaturen bis 5 °C vor der Entstehung des Gifts geschützt werden.[3]
Besteht bei lange gelagerten Konserven der Verdacht auf eine Kontamination, so kann das Gift durch sechsminütiges Erhitzen auf 80 °C Kerntemperatur unschädlich gemacht werden.[23] Beim Erhitzen auf 100 °C dauert der Vorgang des Unschädlichmachens nur einige Sekunden.
Krankheit beim Rind
BearbeitenBei Verzehr von kontaminiertem Futter kann es zu schweren Vergiftungen kommen. Hierbei lassen sich drei Verlaufsformen unterscheiden:[4]
Bisher erkrankten ausschließlich Milchkühe, was jedoch an dem sehr langsamen Krankheitsverlauf liegen kann. Klinische Symptome werden erst nach rund drei Jahren ausgebildet. Diese sind nach dem Bundesinstitut für Risikobewertung[24] (2004) anhaltende Verdauungsstörungen mit abwechselnd Verstopfung und Durchfall, häufigen Labmagenverlagerungen, Pansenverfestigungen, fortschreitender Abmagerung und Festliegen bis zum Verenden. Als weitere Symptome werden genannt: Nichtinfektiöse Klauen- und Gelenkerkrankungen, Koordinationsstörungen bis zum Koordinationsverlust, Lähmungen, Bewusstseinstrübungen mit Verhaltensstörungen und Benommenheit. Auffallend sind ferner eine gespannte, hochgezogene Bauchdecke sowie im fortgeschrittenen Stadium Schluckstörungen und erschwerte Wasseraufnahme. Häufig werden akute fiebrige Euterentzündungen festgestellt.
Die Erkrankungsrate ist nach bisherigen Beobachtungen mit 30–40 % der Tiere des betroffenen Bestandes sehr hoch. Zudem führt schleichender Leistungsabfall zu empfindlichen wirtschaftlichen Schäden, die existenzgefährdende Ausmaße annehmen können.[24]
Eine Impfung der Rinderbestände kann nur auf Grund einer Ausnahmegenehmigung durchgeführt werden. Problematisch ist dabei, dass dieses Krankheitsbild keine meldepflichtige Erkrankung darstellt und die Exkremente erkrankter Tiere frei auf die Felder aufgebracht werden können. Ferner ist bekannt, dass dabei für Menschen und Tiere gefährliche Giftstoffe entstehen können. Tierärzte, Landwirte und Forscher fordern aus diesem Grund die Erforschung dieser Gefahr. Vom Verbraucherschutzministerium wurden Maßnahmen, die auch von Landwirtschaftsministern der Länder gefordert worden sind, bisher abgelehnt.
Typische Form
BearbeitenDiese Form endet generell tödlich. Zunächst sind Zunge und Unterkiefer von am Kopf beginnenden Lähmungen betroffen. Die Zunge hängt aus dem Maul heraus, das Tier hat Kau- und Schluckbeschwerden sowie starken Speichelfluss. Später breiten sich die Lähmungen auf die gesamte Körpermuskulatur aus. Das Tier weist allgemeine Körperschwäche, Festliegen und eine Lähmung des Schwanzes auf. Die Symptome erinnern stark an Milchfieber. Manchmal tritt bereits vor Ausprägung dieser Erscheinungen plötzlich der Tod durch Atemstillstand, Entwässerung oder Komplikationen durch das Festliegen ein.
Atypische Form
BearbeitenDiese Form verläuft langsamer und weniger heftig. Die Tiere liegen viel, zeigen erschwertes Aufstehen, nehmen jedoch noch relativ lange Futter auf. Erst allmählich zeigen sich verstärkt Lähmungen. Durch Schluckstörungen treten Futter und Wasser aus Maul und Nase aus. Im weiteren Verlauf kann es sowohl zu sporadischer Heilung als auch zu schleichender Abmagerung und Siechtum kommen. Ursache für diese Verlaufsform können eine geringere aufgenommene Toxinmenge oder andere Toxintypen sein.
Viszerale Form
BearbeitenDiese Form wurde erst 2001 in Deutschland beschrieben und ist noch weitgehend unerforscht. Das Krankheitsbild ist nicht wissenschaftlich gesichert. In der Diskussion befindet sich eine These, nach der es sich um eine Erkrankung handelt, die durch Besiedlung des Magen-Darm-Traktes mit Clostridium botulinum und dort durch vom Erreger gebildetes Botulinum-Toxin verursacht wird. Allerdings werden auch Ursachen wie hygienische Mängel, Haltungs- und Fütterungsfehler oder ein Zusammentreffen verschiedener Faktoren nicht ausgeschlossen.[24][25]
Sogenannter Chronischer Botulismus, Morbus Kerner, Clostridiose, HBS
BearbeitenAb dem Jahre 2005/2006 wurden häufiger chronische Botulismusverläufe bei Rindern berichtet.[26] Diese werden auch als chronischer viszeraler Botulismus bezeichnet. Weitere Bezeichnungen sind Morbus Kerner (nach dem Arzt Justinus Kerner), Hemorrhagic Bowel Syndrom (HBS) (Darmbluten-Syndrom) und Clostridiose.
Eine Ansteckungsgefahr für den Menschen wird untersucht.[24] Klinisch kranke Tiere dürfen nicht für den menschlichen Verzehr geschlachtet werden, da ansonsten eine Gefahr für die Lebensmittelsicherheit besteht. Das Risiko, ein derart auffälliges Krankheitsbild zu übersehen, wird als niedrig eingestuft. Die Einhaltung der Bestimmung liegt im Verantwortungsbereich des Schlachtunternehmens und wird amtlich kontrolliert. Milch darf ebenfalls nur von gesunden Tieren an den Verbraucher abgegeben werden.[27]
Krankheitsentstehung
BearbeitenEs wird berichtet, dass sich nach Untersuchungen aus den USA das Botulinum-Toxin vom Typ B vor allem in eiweißreichen fehlgegorenen Silagen mit einem pH-Wert > 4,5 anreichern kann. Dagegen tritt Botulinum-Toxin vom Typ C beim Verfüttern von Silagen auf, in denen Kadaver verendeter Tiere verarbeitet wurden. So starben in Kalifornien innerhalb einer Woche 420 Rinder, weil sich in der TMR (Totalmischration) ein Katzenkadaver befand.[4] Nach Aussagen des Bundesinstituts für Risikobewertung 2004 können Vergiftungen auch von Weideflächen ausgehen, die mit Geflügeleinstreu, einem aus Sägemehl, Geflügelkot und vereinzelten Kadavern von z. B. Eintagsküken bestehenden Gemenge, gedüngt wurden.[24]
Behandlung
BearbeitenGegen Botulismus ist keine spezifische Therapie bekannt. Zwar werden in Südafrika Antitoxine und zuverlässige Impfstoffe für Rinder vom Typ C und D hergestellt, jedoch sind sie in Deutschland nicht zugelassen bzw. bedarf ihr Einsatz einer Sondergenehmigung. Auch ist es für eine Behandlung mit Antitoxinen häufig zu spät. Gegen den Typ B gibt es keinen handelsüblichen Impfstoff.[4]
Vorbeugung
BearbeitenDie Verhütung von Botulismus setzt eine hygienische Futtererzeugung voraus. Wirtschaftsdünger und Silagen dürfen keinerlei Tierkadaver enthalten. Grünlandflächen müssen von innen nach außen gemäht werden, damit evtl. darin befindliche Tiere herausgedrängt werden. Stall, Weide, Tränken und Futterlagerstätten müssen auf das Vorkommen von Tierkadavern überwacht werden. Ratten und Mäuse müssen fachgerecht bekämpft werden (Gift und Fallen). Weiden sollten nicht mit Geflügelmist oder -kot gedüngt werden.
Immunisierung
BearbeitenEin sicherer Schutz gegen Botulismus ist durch die aktive Immunisierung (Schutzimpfung) zu erzielen. Dies zeigen zum einen die Erfahrungen in Israel, wo aufgrund gehäuft auftretender Erkrankungen von ganzen Rinderbeständen sogar eine Impfpflicht eingeführt worden ist. In Deutschland werden in Nerzfarmen routinemäßig jährliche Impfungen gegen Botulismus durchgeführt. Zur Anwendung am Rind ist in Deutschland jedoch zurzeit kein Impfstoff zugelassen.
Literatur
Bearbeiten- Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 198–200.
Weblinks
Bearbeiten- Verbrauchertipps: Schutz vor Botulismus durch Lebensmittel (Aktualisierte Fassung 2020) (PDF; 134 kB) – Merkblatt des Bundesinstituts für Risikobewertung (BfR)
- Selten, aber vermeidbar: Fragen und Antworten zum Botulismus - Bundesinstitut für Risikobewertung (BfR). 15. Juni 2023
- Botulismus – Informationen des Robert Koch-Instituts
- Viszeraler Botulismus. (PDF; 107 kB)
- IG-Botulismus.
- Rebekka Wyss Lustenberger, Ruth von Dahlen, Ferdinand Martius, Madeleine Rothen: Schwerer Lebensmittelbotulismus. In: Schweiz Med Forum, 2005, 5, S. 500–502; medicalforum.ch (PDF).
Einzelnachweise
Bearbeiten- ↑ B. Dorner: Botulismus: Aktuelle Fragestellungen und Diagnostik. (PDF; 1,7 MB) Robert Koch-Institut, Zentrum für Biologische Sicherheit, abgerufen am 27. November 2013.
- ↑ a b c Botulinustoxin. In: Wissenschaft-Online-Lexika, Lexikon der Biologie; abgerufen am 15. Oktober 2013.
- ↑ a b c d e G. Eisenbrand, P. Schreier (Hrsg.): RÖMPP Lexikon Lebensmittelchemie. 2. Auflage. Thieme-Verlag, 2006, ISBN 3-13-736602-X, S. 148–149.
- ↑ a b c d Norbert Rossow: Botulismus – eine Gefahr für unsere Rinderbestände?, Portal-Rind.de, 4. Februar 2004 (nicht mehr verfügbar; Version im Webarchiv vom 23. März 2016, abgerufen am 25. Februar 2020).
- ↑ § 6 Meldepflichtige Krankheiten.
- ↑ Australia: Australian national notifiable diseases list and case definitions.
- ↑ Hong Kong: List of statutory notifiable diseases and case definitions; Centre for Health Protection, Department of Health
- ↑ UK: Botulism: diagnosis, data and analysis
- ↑ USA: Nationally Notifiable Infectious Conditions from CDC (public domain resource)
- ↑ Im Bundestag notiert: Botulismus. ( vom 2. Dezember 2013 im Internet Archive) Deutscher Bundestag, 27. Juli 2011.
- ↑ bfr.bund.de (PDF; 134 kB)
- ↑ Hinweise für Verbraucher zum Botulismus. (PDF; 107 kB) Bundesinstitut für Risikobewertung.
- ↑ Karl Wurm, A. M. Walter: Infektionskrankheiten. 1961, S. 198.
- ↑ Robert Koch-Institut (PDF; 113 kB) Bericht über eine Erkrankung nach Verzehr von rohem Lammschinken aus einer Hausschlachtung.
- ↑ Werner Köhler, Rainer Ansorg: Medizinische Mikrobiologie. 8. Auflage. Elsevier, Urban & Fischer, 2001, ISBN 3-437-41640-5, S. 402.
- ↑ Stellungnahme der „DVG-Fachgruppe Rinderkrankheiten“ zur Diskussion um das Thema „viszeraler Botulismus“ als Ursache von Bestandserkrankungen bei Rindern. (PDF; 55 kB) Deutsche Gesellschaft für Veterinärmedizin.
- ↑ Hans-Jürgen Sinell: Einführung in die Lebensmittelhygiene. 4. Auflage. Georg Thieme, 2003, ISBN 3-8304-4095-2, S. 72.
- ↑ Thi Lam An Vu: Vorkommen von Clostridium-botulinum-Sporen in Honig- und Säuglingsnahrungsproben aus Vietnam und Deutschland. Dissertation. Georg-August-Universität, Göttingen 2006.
- ↑ European Centre for Disease Prevention and Control: Annual epidemiological report on communicable diseases in Europe 2009 ( vom 13. Juli 2011 im Internet Archive; PDF; 4,45 MB, englisch)
- ↑ Bundesministerium für Gesundheit: Daten des Gesundheitswesens 2011 ( vom 2. November 2012 im Internet Archive; PDF; 6,45 MB, Kapitel 2.4)
- ↑ Epidemiologisches Bulletin, Nr. 3/2020. (PDF; 2,5 MB) Robert Koch-Institut, 16. Januar 2020
- ↑ 139 people in Russia seek medical help with botulism symptoms. Ready-to-eat salads may be to blame. In: Associated Press. 17. Juni 2024, abgerufen am 18. Juni 2024 (englisch).
- ↑ a b Hinweise für Verbraucher zum Botulismus durch Lebensmittel. (PDF) Bundesamt für Risikobewertung, abgerufen am 17. April 2017.
- ↑ a b c d e Viszeraler Botulismus – Ein neues Krankheitsbild? (PDF; 110 kB) Stellungnahme des BfR, 17. Februar 2004.
- ↑ H. Böhnel, B. Schwagerick, F. Gessler: Visceral botulism--a new form of bovine Clostridium botulinum toxication. In: Journal of Veterinary Medicine. A, Physiology, Pathology, Clinical Medicine. Band 48, Nr. 6, August 2001, S. 373–383, PMID 11554495.
- ↑ Birgit Schwagerick, Renate Rosenmöller: Clostridienbedingte Erkrankungen des Milchviehs – Fallbeispiel Hemorrhagic Bowel Syndrom. (PDF; 471 kB).
- ↑ Chronischer Botulismus. [BMEL]